
Uncategorized
O que é e quando realizar o disclosure?
Uma das premissas para o alcance da cultura de segurança é a existência de uma comunicação aberta, honesta e transparente entre os serviços de saúde e seus pacientes. Por isso, precisamos sempre lembrar que é um direito dos pacientes receber informações sobre sua saúde, suas enfermidades, bem como os riscos inerentes ao tratamento de saúde.
Está na lei!
- 8º direito: o paciente tem direito a informações claras, simples e compreensivas, adaptadas à sua condição cultural, sobre as ações diagnósticas e terapêuticas, o que pode decorrer
delas, a duração do tratamento, a localização, a localização de sua patologia, se existe necessidade de anestesia, qual o instrumental a ser utilizado e quais regiões do corpo serão
afetadas pelos procedimentos. - 9º direito: o paciente tem direito a ser esclarecido se o tratamento ou o diagnóstico é experimental ou faz parte de pesquisa e se os benefícios a serem obtidos são proporcionais
aos riscos e se existe probabilidade de alteração das condições de dor, sofrimento e desenvolvimento da sua patologia.
E o disclosure?
O processo de disclosure, que significa “divulgação”, reconhece e informa ao paciente a ocorrência de um evento adverso, mantendo a confiança e a confiabilidade no sistema de saúde. Ele deve incluir uma explicação honesta e transparente.
O comprometimento deve ser com a continuidade do cuidado para aumentar a confiança do paciente e fortalecer o relacionamento com o serviço de saúde. Além disso, não fornecer explicações após um resultado adverso é uma causa relevante de processo e uma fonte de insegurança para o paciente.
Assim, o disclosure inclui suporte para o paciente, familiares e profissionais de saúde.
O que os pacientes esperam após a ocorrência de um evento?
- Reconhecimento da organização sobre o que aconteceu – preocupação e desculpas;
- A revelação dos fatos sobre o evento;
- As etapas do que foi e do que será feito para minimizar o dano;
- Quais medidas adotadas para evitar a ocorrência de eventos semelhantes.
Quando realizar disclosure?
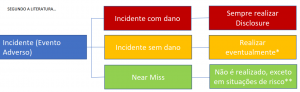
O protocolo simples é:
- 1ª fase: identificação
- 2ª fase: correção
- 3ª fase: notificação
- 4ª fase: documentação
- 5ª fase: disclosure
Disclosure inicial
Nessa etapa, precisamos de informações sobre os fatos do evento, o impacto para o paciente e as medidas
adotadas para minimizar ou reverter o dano. As instruções padrões são:
- Prazo: 24h após o evento;
- Identificar quais são os fatos inicialmente conhecidos pela equipe assistencial, pela paciente e pela família;
- Dizer apenas o que ocorreu, não os motivos pelos quais ocorreram (investigação posterior);
- Não fornecer informações cujo conhecimento seja superficial, por exemplo, relacionados a causas do evento e fatores contribuintes;
- Não utilizar a palavra ERRO;
- Explicar as medidas adotadas para minimizar o dano e os próximos passos (terapêutica, prognóstico);
- Verificar a necessidade de suporte psicológico ao paciente e a familiares;
- Acordar nova reunião para detalhamento dos fatos em até 45 dias e deixar um meio de contato.
Disclosure final
Na parte final, as informações complementares com exposição das causas e lições
aprendidas seguem:
- Envolver a diretoria e a gerência;
- Pedir desculpas quando uma falha estiver associada;
- Assumir responsabilidades;
- Explicar ao paciente e à família o que aconteceu, considerando as causas e os fatores contribuintes;
- Explicar o que será feito para evitar futuros eventos adversos (lições aprendidas e as
oportunidades de melhoria); - Verificar a necessidade de fornecer suporte psicológico, social e financeiro.
Pontos críticos
Em todo o processo, é necessário:
- Não postergar a comunicação dos fatos (aumento de estresse e ansiedade);
- O disclosure deve ocorrer em local reservado com horário marcado;
- Garantir que a conversa final contará com a presença de todas as pessoas importantes para a
tomada de decisões necessárias; - A comunicação deve transcorrer de forma clara, simples, sensível e compreensiva;
- Reações emocionais devem ser esperadas. Dê tempo ao paciente e a seus familiares para que eles
possam pensar sobre o que aconteceu; - Expressar genuína preocupação.
Por fim, reforçamos que avaliar o risco de imagem com orientação jurídica também é fundamental. Para mais informações sobre conceitos da área da saúde, conte com a Selecta. Clique aqui e acompanhe nossas redes sociais!
Fontes de apoio:
Canadian Safety Institute. Canadian Disclosure Guidelines: Being with patients and families. Ottawa: 2011
Canadian Medical Protective Association. Communicating with your patient about harm: disclosure of adverse events. Ottawa: 2008 Portaria do Ministério da Saúde nº1286, de 26/10/93, art.8º e nº74, de 04/05/94
